Un chiffre froid, presque anodin : 1,1 %. C’est la part de la population britannique que le trouble obsessionnel-compulsif happe chaque jour, sans relâche, dans ses filets d’angoisse et de rituels. Derrière cette statistique, des milliers de vies bousculées, des routines déraillées, et une question qui taraude : jusqu’où la science peut-elle alléger ce poids ?
Comprendre le trouble obsessionnel-compulsif (TOC)
Le trouble obsessionnel-compulsif (TOC) ne laisse que peu de répit. Les obsessions s’imposent, persistantes, déraisonnables souvent, impossibles à balayer du revers de la main. Les compulsions, elles, dictent leurs propres codes : des gestes répétés, insatiables, qui promettent d’apaiser l’angoisse, mais n’offrent qu’une brève accalmie. Ainsi, des jours entiers se retrouvent sous le joug d’une mécanique invisible mais puissante, guidée par la peur, le doute ou cette quête de perfection qui grignote l’existence.
A lire également : Efficacité du TMS : traitement TOC, symptômes et résultats
Prévalence du TOC
Au Royaume-Uni, cela concerne près de 1,1 % de la population. Ce chiffre, loin d’être marginal, signifie que des milliers de personnes se débattent quotidiennement avec des pensées intrusives et des comportements dont il semble difficile de se défaire. Prendre la mesure de la situation et reconnaître la légitimité de ce trouble : un vrai défi de santé collective.
Symptômes et manifestations
Pour dessiner les contours du TOC, impossible d’ignorer la dualité au cœur de la maladie. Au quotidien, les personnes concernées naviguent entre obsessions et compulsions. Voici quelques-unes des plus courantes :
A voir aussi : Nouveau médicament contre les maladies auto-immunes : découvrez les dernières avancées
- Obsessions : peur de la contamination, doutes incessants, besoin compulsif de symétrie ou d’ordre parfait.
- Compulsions : lavages de mains répétés, contrôles multiples (serrures, appareils électriques), organisation obsessionnelle des objets.
La fréquence, tout comme l’intensité de ces symptômes, varie fortement d’une personne à une autre. Une constante pourtant : aucun parcours ne ressemble tout à fait à un autre, ce qui nécessite des prises en charge sur mesure.
Impact sur la vie quotidienne
Le TOC n’a aucun respect pour les cloisons. La sphère professionnelle, la vie familiale, les instants d’amitié : tout peut être contaminé par un rituel réduit par la raison à l’absurde, mais rendu incontournable par l’angoisse. Beaucoup voient leurs journées amputées, parfois prises en otage par des automatismes qui rongent le moral. L’intervention d’un professionnel, dès les premiers signes, ouvre la porte à des solutions capables de changer la trajectoire de la maladie, et souvent, celle du destin familial ou social.
Les traitements classiques pour le TOC
Quand il s’agit d’agir contre le TOC, deux piliers dominent l’arsenal thérapeutique : la thérapie cognitivo-comportementale (TCC) et les antidépresseurs spécifiques. La TCC, axée sur l’exposition et la prévention de la réponse, confronte la personne à ses peurs tout en l’accompagnant pour ne pas céder à ses compulsions. C’est un travail de longue haleine, mais la plupart y voient une réelle diminution de l’anxiété et de l’emprise du trouble.
Côté pharmacologie, les inhibiteurs sélectifs de la recapture de la sérotonine (ISRS) occupent une place de choix. Ils soutiennent la régulation chimique du cerveau pour atténuer obsessions et compulsions. Parmi les molécules souvent prescrites figurent :
- Fluoxétine
- Sertraline
- Paroxétine
La synergie des deux approches se révèle, dans de nombreux cas, plus efficace que chacune prise isolément. Pour autant, une part des personnes concernées reste en marge de la réponse aux traitements traditionnels. D’où la nécessité de ne pas se résigner et de pousser l’exploration.
Pour évaluer l’évolution de la maladie, les équipes médicales s’appuient sur un outil précis : la Yale-Brown Obsessive Compulsive Scale (YBOCS). Elle permet de quantifier la sévérité des TOC et d’ajuster les soins.
Mais après avoir épuisé ces recours, si les symptômes persistent, il faut oser bousculer les lignes. À cet endroit, la stimulation magnétique transcrânienne (TMS) change la donne, notamment pour les situations les plus résistantes.
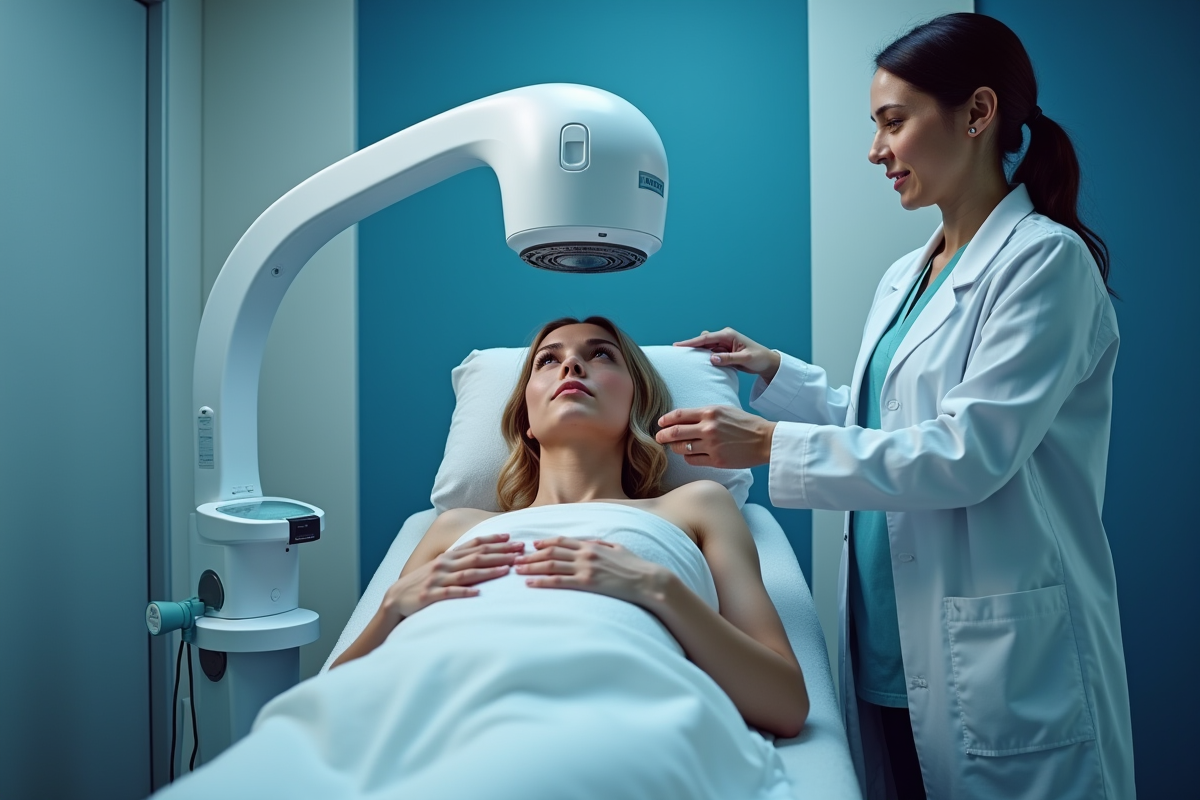
Stimulation magnétique transcrânienne (TMS) : fonctionnement et spécificités
La stimulation magnétique transcrânienne (TMS) s’invite dans le parcours thérapeutique sans passer par la case anesthésie ou hospitalisation. Son principe ? Utiliser des impulsions magnétiques pour cibler certaines zones cérébrales impliquées dans la gestion des ruminations et des comportements répétitifs. Cette solution non invasive, déjà adoptée par plusieurs centres spécialisés, retient particulièrement l’attention pour les personnes restées en échec devant les traitements classiques.
La zone ciblée par la TMS est le cortex préfrontal dorsolatéral. À l’aide d’une bobine placée sur le crâne, l’appareil délivre des séries de stimulations magnétiques. Progressivement, l’activité neuronale s’ajuste et, avec elle, la charge des symptômes s’allège.
De nombreuses équipes de recherche peaufinent actuellement les protocoles : le Docteur Lior Carmi travaille à la mise au point de procédures adaptées, tandis que Luc Mallet, à l’Institut du Cerveau, affine la personnalisation des soins. Le Docteur Mohamed Abdelghani, président d’une société savante internationale spécialisée dans la TMS, insiste sur la force du collectif scientifique pour faire avancer cet espoir thérapeutique.

Efficacité et perspectives de la TMS pour le TOC
Les études menées ces dernières années révèlent des progrès significatifs pour les personnes souffrant de TOC réfractaire. Après plusieurs séances de TMS, une proportion notable de patients bénéficie d’une baisse réelle de la sévérité des troubles : en moyenne, les scores sur la Yale-Brown Obsessive Compulsive Scale (YBOCS) chutent de près de 30 %. Pour les soignants et les patients, ce chiffre ne relève plus du simple espoir mais se vérifie dans la pratique clinique.
Les effets indésirables signalés restent minimes, ce qui contribue à la popularité croissante de cette méthode chez des personnes en quête d’options nouvelles et moins contraignantes. Les analyses scientifiques, telles que celles menées par les équipes de l’Inserm, évaluent de près les retombées de la TMS sur la qualité de vie, les résultats sont convaincants.
À l’échelle européenne, des collaborations se multiplient : le Docteur Lior Carmi pilote un consortium international, Luc Mallet approfondit l’individualisation des protocoles à l’hôpital Henri Mondor, et le Docteur Mohamed Abdelghani fait progresser la recherche clinique au sein de plusieurs services hospitaliers. En harmonisant les pratiques et en croisant les études, la communauté médicale affine peu à peu son approche et fait émerger de nouveaux standards d’accompagnement.
L’avenir du traitement du trouble obsessionnel-compulsif semble prêt à franchir un cap. La TMS ne promet pas de miracles en un claquement de doigts, mais elle trace une trajectoire où la singularité de chaque patient trouve enfin sa place. Pour ceux qui pensaient que la porte était définitivement close, la science rappelle qu’il existe toujours un second souffle.